Възпаление на лигавицата на влагалището.
колпит
Възпалителните заболявания на женските полови органи са една от най-честите причини за посещение на гинеколог за жените. Много често срещано възпалително заболяване е колпитът. Какво е колпит? Какво причинява колпит? Какви симптоми на колпит при жените свидетелстват в полза на заболяването? Мъжете имат ли колпит? Как да се лекува колпит?
Какво представлява болестта "колпит"?
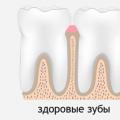
Колпитът е възпалителен процес, който се проявява в лигавицата на вагината. Това заболяване е едно от най-често срещаните сред всички заболявания на репродуктивната сфера. Въпреки развитието на медицината, броят на колпитите не намалява.
Това се улеснява от общото намаляване на имунитета на населението, промените в сексуалното поведение на младите хора и ниската медицинска грамотност на населението. Има синоним на термина "колпит" - вагинит.
Колпитът при жените се среща на всяка възраст. При момичета и юноши, които не са сексуално активни, причините за колпит най-често са неспецифични патогени. Но за тези, които живеят сексуално, рискът от специфичен колпит е доста висок.
Въпреки че колпитът е много често срещано заболяване, последствията от него са много сериозни. Следователно познанията на жените и момичетата за симптомите на колпит ще им позволят да се обърнат към лекар навреме, за да лекуват незабавно колпит.
Мъжете имат ли колпит?
Много хора са загрижени за въпроса: случва ли се колпит при мъжете и как се проявява? Не, мъжете нямат колпит. Този термин се отнася само до възпаление, възникващо във влагалището. Тъй като мъжете нямат вагина, тогава колпит при мъжете не се появява. Различните възпалителни заболявания на външните полови органи при мъжете имат своя терминология.
Причини за колпит и патогенеза
При заболяването "колпит" основните причини са, както следва: въздействието на патогенни и условно-патогенни микроорганизми върху вагиналната лигавица. Женската вагина обикновено не е стерилна: нормална пръчковидна и кокова флора, както и опортюнистични микроби, живеят върху лигавицата му. Нормалната флора създава киселинна среда, която предотвратява свръхрастеж на опортюнистична и патогенна флора.
Под въздействието на неблагоприятни фактори може да намалее защитната функция на нормалната флора и промените във влагалищната среда, което води до повишен растеж на опортюнистични микроби. Или такъв микроорганизъм се колонизира върху вагиналната лигавица, който не би трябвало да живее там при нормални условия. По-често такава инфекция възниква сексуално, по-рядко контактно-битови (при неспазване на правилата за лична хигиена).
Под въздействието на патогенни и условно патогенни започва възпалителна реакция, придружена от всички нейни класически признаци (зачервяване, подуване, болезненост, дисфункция, повишена локална температура). В допълнение към локалните процеси, в някои случаи има и общи реакции на организма.

По правило само попадането на чужд микроб върху вагиналната лигавица не е достатъчно за развитие на възпаление. Развитието му се улеснява от рискови фактори или тяхната комбинация. Рисковите фактори за колпит включват:
- Жена, приемаща антибиотици и някои други лекарства, лъчева терапия;
- Бременност и раждане;
- Менопауза;
- Силно намаляване на имунитета;
- Хипотермия, неправилно хранене, стрес;
- Сексуални контакти без защита срещу инфекции;
- Пролапс или пролапс на влагалището и матката;
- Неспазване на правилата за лична хигиена;
- Съпътстващи заболявания (ендокринни нарушения, имунодефицити, онкологични заболявания);
- Възпалителни процеси в перианалната област;
- Общи инфекциозни заболявания;
- Наличието на огнища на хронична инфекция;
- Прием на хормонални контрацептиви.

Както всяко възпалително заболяване, колпитът има своя собствена класификация. Необходимо е, за да се разграничат някои форми на заболяването от други и да се предпише подходящо средство за лечение на колпит.
Адаптиране: остър, подостър и хроничен колпит
В зависимост от това колко дълго продължава възпалението и колко тежки са симптомите, колпитът се проявява в няколко форми:
- Остър колпит: симптомите са ярки, продължителността на заболяването е не повече от два месеца.
- Колпит с подостър ход: клиничните прояви на възпалението са много слаби, диагнозата се поставя по лабораторни критерии
- Хроничен колпит: симптомите на пациента са дълги (повече от два месеца), епизодите на ремисия на заболяването могат да бъдат заменени от неговите обостряния.
Според етиологичния фактор
Въз основа на това кой патоген е причинил заболяването, колпитът е неспецифичен и специфичен.

Специфичен вид колпит се причинява от онези микроорганизми, които не трябва да се намират във влагалището на здрава жена. Специфични колпити са възпаления на вагиналната лигавица, причинени от хламидия, бледа трепонема, микобактерия туберкулоза, гонококи, трихомонади, някои уреаплазми и микоплазми и др.
Неспецифичен колпит се появява, когато е нарушен балансът на собствената флора на влагалището. Тоест опортюнистични бактерии започват да се размножават интензивно и да причиняват възпаление. Тези бактерии включват Proteus, Escherichia coli, различни стафилококи и стрептококи, ентерококи, гарднерела и др. В допълнение към бактериите, гъбички, подобни на дрожди от рода Candida, херпесни вируси, човешки папиломен вирус могат да бъдат виновник за неспецифичен колпит. В някои случаи неспецифичният колпит се дължи на патогенния растеж на смесена флора.
Симптоми на колпит при жените
Коварството на колпита е, че те много често протичат безсимптомно или с подобни клинични симптоми, които включват дискомфорт във влагалището, дизурични разстройства, патологично изпускане от гениталния тракт, сексуални разстройства.
Поради това лекарите не диагностицират колпит само въз основа на оплакванията на пациента, въпреки че те са от голямо значение. След като разпита пациентката, гинекологът пристъпва директно към прегледа и след това предписва необходимите изследвания.
Някои често срещани видове колпит
Въпреки това, някои симптоми на колпит все още могат косвено да показват възпалителния процес, чиято конкретна етиология възниква в тялото на жената.
Кои колпити са сред най-често срещаните и какви симптоми са придружени?

Дрождевият (кандидозен) колпит е едно от най-честите възпалителни заболявания на влагалището. Причинява се от гъбички от рода Candida, които са част от условно патогенната флора на влагалището. Основният източник на гъбички за вагината са червата.
Колпитът от дрожди (кандидоза) не се отнася за болести, предавани по полов път, но често върви ръка за ръка с тях. Гъбичките започват да се размножават интензивно върху вагиналната лигавица при определени условия: прием на определени лекарства, намален имунитет, бременност, злокачествени заболявания, туберкулоза и др. Обикновено възпалението засяга само повърхностните слоеве на вагиналния епител. Дълбоката инфекция е рядка.
Кандидозният (дрожди) колпит се придружава от следните симптоми: усещане за сърбеж и парене във влагалището, поява на бяло течение с пресечена природа. Неприятните усещания се засилват след хигиенни процедури (миене), през нощта, след полов акт.
Ако възпалението засегне пикочните пътища, тогава може да има нарушения от дизуричен характер (повишено уриниране, болка). Кожата на външните полови органи често е засегната с образуване на везикули и ерозии.
Трихомонаден колпит
Трихомонадният колпит е едно от най-честите заболявания, предавани по време на полов контакт. Инфекцията се причинява от Trichomonas vaginalis, който обикновено изобщо не трябва да присъства във влагалището. Причинителят принадлежи към най-простите микроорганизми. Много често трихомонадният колпит придружава други полово предавани инфекции. Поради това често се счита за смесена инфекция.
По принцип трихомонадният колпит се заразява по полов път. Момичетата също имат трихомониаза, която се заразяват при контакт, ако не се спазва лична хигиена (например обща кърпа за болна майка и здрава дъщеря).
Трихомонадите живеят в задния форникс на влагалището, но могат да проникнат в матката и фалопиевите тръби, причинявайки сериозни усложнения, включително безплодие.
Инкубационният период на заболяването е от няколко дни до един месец. Симптомите на трихомонаден колпит при жените са, както следва: дискомфорт във влагалището от вида на парене и сърбеж, наличие на жълто-сив пенест секрет от гениталния тракт. Възпалението може да засегне уретрата, което причинява болка при уриниране.
Често процесът се забавя за дълго време, симптомите му отшумяват. Една жена забравя за болестта си до ново обостряне, като същевременно остава заразна за другите.

Хламидиалният колпит е една от най-честите форми на инфекция, причинена от хламидия. Хламидиите заемат междинно място между бактериите и вирусите, но са чувствителни към антибиотици. Най-често възпалителният процес във влагалището е един от симптомите на урогенитална хламидия. Болестта е много заразна, заплашва със сериозни усложнения в репродуктивната сфера при закъсняло лечение.
Инкубационният период на заболяването може да бъде от пет дни до един месец. След това се появяват симптоми: серозно-гнойно течение от влагалището. Ако има и уретрит, а не само колпит, тогава симптомите са следните: сърбеж в уретрата, чести позиви за уриниране и болка с него.
Гонококов колпит
Гонококовият колпит е една от формите на гонококова инфекция (). Това е много сериозно заболяване, предавано по полов път, което може да доведе до неприятни усложнения и да се прояви под различни форми. По принцип гонококите се установяват в тялото върху цилиндричен епител (уретра, фалопиеви тръби, цервикален канал, парауретрални жлези и др.). Във влагалището няма цилиндричен епител, така че лигавицата му е устойчива на гонококи.
Въпреки това, в редица ситуации гонококовият колпит все още се развива. Случва се при момичета, по време на бременност, в постменопаузата. През тези периоди епителът на влагалището става по-тънък, който става много рехав. Във всеки случай изолиран гонококов вагинит почти никога не се среща. Придружава други форми на заболяването.
Латентният период на заболяването е до един месец. Заболяването може да протича безсимптомно или с леки симптоми. С развитието на клиничните симптоми се обръща внимание на сърбеж, парене във влагалището, секрет от влагалището, гнойна, кремообразна консистенция. При тежки форми на инфекция може дори да има треска, повръщане и признаци на интоксикация.
Колпит, причинен от чревна флора
Колпитът, причинен от опортюнистични микроби, които живеят в червата на жената, се отнася до неспецифичен колпит. Такива микроби включват стафилококи, стрептококи, ентерококи, Escherichia coli, Proteus, Klebsiella и други патогени. Те започват да се размножават интензивно с намаляване на защитните свойства на вагиналната лигавица.
Симптомите на колпит при жени, причинени от обитателите на чревната флора, са, както следва: дискомфорт във влагалището (сърбеж, парене), патологично течение от влагалището с гноен или серозно-гноен характер, болезненост във влагалището по време на полов акт. Колпитът често се комбинира с възпалителни процеси на вулвата, цервикалния канал, уретрата.

Хроничният колпит може да бъде причинен от различна флора. Хронизирането на процеса се случва на фона на отсъствието или неадекватното лечение на колпит при жените.
При заболяването "хроничен колпит" симптомите на заболяването не са толкова изразени, колкото при острия ход на процеса. Сърбежът и паренето не притесняват толкова много. Основното оплакване е отделянето от гениталния тракт с различна интензивност и различно естество.
Характеристики на колпит по време на бременност
Колпитът по време на бременност е един от най-честите, но в същото време най-опасните проблеми по време на бременност. За съжаление, не всички жени осъзнават сериозността на колпит по време на бременност и факта, че е необходимо да бъдат лекувани. Напротив, някои бъдещи майки се страхуват да приемат лекарства, както локални, така и системни, за да не навредят на бебето.
Честотата на колпит по време на бременност се дължи на факта, че вагиналната среда на жената се променя през този период, местният и общият имунитет намалява. Тоест се създават предпоставки за развитие на инфекциозен процес.
Специфичният колпит представлява особена опасност, тъй като извънземната флора може да причини непоправима вреда на здравето на майката и бебето. Особено опасно е да получите колпит по време на бременност в ранните етапи и непосредствено преди раждането.
Колпитът по време на бременност може да причини преждевременно прекъсване на бременността и преждевременно раждане. Опасни микроорганизми, които са проникнали в бебето, могат да причинят нарушение на правилното му развитие. Когато се зарази малко преди раждането, инфекция от влагалището може да проникне в плода и да причини възпаление в него. Бебето в този случай ще се роди с признаци на вътрематочна инфекция или те ще се появят малко по-късно. Също така детето рискува да се зарази от майката, преминавайки през заразения родов канал.

Атрофичният колпит е специален вид колпит. Развива се предимно при по-възрастни жени и се дължи на свързани с възрастта изменения на стените на влагалището. При жените след менопауза производството на естрогенни хормони рязко намалява. Това води до постепенно изтъняване на епитела на вагиналната лигавица.
След изтъняване на епитела, броят на лактобацилите, живеещи във влагалището, намалява. Това води до промяна в средата на влагалището (повишаване на киселинността) и факта, че опортюнистични микроорганизми започват да се размножават.
Заболяването "атрофичен колпит" има следните симптоми: усещане за сухота във влагалището, дискомфорт под формата на сърбеж, болка по време на полов акт или уриниране, поява на бяло или кърваво вагинално течение. Също така, симптомите на атрофичен колпит са чести позиви за уриниране, рядко уринарна инконтиненция.
Диагностика на колпит
За да се постави диагноза колпит, е важно първо да се интервюира много подробно пациентката за нейните оплаквания и да се събере анамнеза на заболяването, както и анамнеза за живота. След това можете да продължите директно към проверката.
- Гинекологичният преглед се извършва от лекар с помощта на специални инструменти. Пациентката е на гинекологичния стол.
- Колпоскопия - изследване на влагалището и шийката на матката с помощта на диагностичен апарат (колпоскоп). По време на изследването на екрана се извежда изображение, увеличено 30 пъти.
- Изследването на вагинална намазка и сеитба от вагиналната лигавица - ви позволяват да оцените наличието на възпаление и да направите заключение за причинителя на заболяването.
- Кръвен тест за наличие на специфични антитела срещу патогени на генитални инфекции. Това изследване помага при диагностицирането на колпит и търсенето на неговата причина.
При дрожди (кандидоза) колпит, при преглед се забелязва подуване и хиперемия (зачервяване) на лигавицата на влагалището и шийката на матката. Забележимо изпускане с бял подсирен характер. При провеждане на колпоскопия диагностичен признак на кандидозен колпит е откриването на малки точкови включвания върху лигавицата, наподобяващи грис. Най-информативно е изследването на намазки и засяване на вагинално съдържание, което ви позволява директно да идентифицирате виновника на заболяването. Спомагателни методи за диагностициране на кандидозен колпит са изследване на чревната биоценоза, изследване за съпътстващи полови инфекции.
Трихомонаден колпит в острия стадий може да се подозира по време на гинекологичен преглед. Лигавицата на влагалището е отоци, отбелязват се червени, жълто-сиви секрети с пенест. Колпоскопията ви позволява да видите малки кръвоизливи и ерозия на шийката на матката. Самата трихомонада е лесна за откриване чрез микроскопия на намазка от влагалището. Можете да използвате PCR метода (полимеразна верижна реакция) за диагностициране на трихомониаза.
Въз основа на анамнестични данни и съответните оплаквания е възможно да се подозира гонококов колпит. При вагинално изследване се наблюдава зачервяване и подуване на лигавицата, наличие на специфично гнойно течение, което може да бъде както от вагината, така и от уретрата. Бактериоскопски и бактериологични методи могат да открият самия патоген.
Много е трудно да се постави диагноза хламидиален колпит само въз основа на симптомите. Прегледът също не показва никакви специфични признаци. Ето защо е важно да се изследват остъргвания от уретрата и цервикалния канал, за да се идентифицира директно патогенът.
Неспецифичният колпит по време на гинекологичен преглед е следният: вниманието се обръща на зачервяването и подуването на вагиналната лигавица и наличието на патологични изпускания с гноен и лигаво-гноен характер. При докосване на лигавицата се забелязва нейното кървене. В тежки случаи могат да се образуват ерозии и язви на лигавицата. Бактериологичният диагностичен метод помага да се идентифицира патогенът.
Хроничният колпит при обективен преглед изглежда така: зачервяването и подуването на лигавицата не са много изразени, те са много по-малко, отколкото при първия преглед в острия стадий. Могат да се открият инфилтрати на папиларния слой на влагалището (малки възвишения над повърхността на лигавицата). Той е много полезен при диагностицирането на колпоскопията, при която дори леките признаци на възпаление не остават незабелязани.
Ако се подозира атрофичен колпит, тогава неговите симптоми са основните диагностични критерии. Анамнезата на жената, съчетана с оплаквания и обективни данни от прегледа, позволява да се постави диагноза. Бактериологичният диагностичен метод помага да се идентифицира опортюнистичен патоген, който е заел мястото на нормалните лактобацили.

С болестта "колпит" лечението при жените е сложно. Такива средства се предписват за лечение на колпит, които не само премахват самата причина за заболяването, но и повишават защитните сили на организма.
В повечето случаи се препоръчва прекратяване на сексуалната активност за времето на лечението на колпит. Понякога сексуалният живот е разрешен, но само с използване на презервативи. Необходимо е незабавно да се установи при назначаването на лекар дали е необходимо да се прегледа и лекува сексуалния партньор.
При лечението на девици се използват местни лекарства, които могат да се използват, без да се нарушава целостта на химена.
Критерият за това, че възстановяването е настъпило, е не само изчезването на симптомите на колпит, но и отрицателните резултати от микробиологично изследване.
Специфични лекарства за лечение на колпит
Специфични средства за лечение на колпит при жените са лекарства, които директно се борят с патогена. В този случай може да се предпише както локална, така и обща терапия.
Бактериалното възпаление се лекува с антибиотици. Ако колпитът е вирусен, лечението включва лекарства, които имат антивирусен ефект. При гъбична инфекция на вагиналната лигавица са необходими противогъбични средства за лечение на колпит. Колпитът, причинен от протозои, изисква назначаването на лекарства, които имат пагубен ефект върху тях.
- Често се използва душ с антисептични разтвори (хлорхексидин, бетадин, мирамистин и др.).
- Локално приложение на супозитории, мехлеми, гелове, вагинални таблетки, които съдържат лекарства, които директно се борят с патогени (антибактериални, противогъбични, антипротозойни, антивирусни лекарства)
- Много лекарства имат сложен ефект, тоест се борят с бактерии, гъбички и протозои. Примери за такива лекарства са Polygynax, Nifuratel, Neo-penotran, Terzhinan и др.
- Ако възпалението е причинено от анаеробна или смесена флора, тогава добър ефект имат препарати, съдържащи метронидазол, клиндамицин, орнидазол и др.
- Системната антибиотична терапия при лечението на колпит се избира след идентифициране на патогена, като се вземе предвид неговата чувствителност към антибиотици.
Лечение на кандидозен колпит
Ако една жена има кандидозен колпит, как да се лекува? Когато колпитът е остър, лечението е локално: лекарствата се предписват под формата на супозитории, вагинални таблетки, кремове. Всички лекарства за лечение на кандидозен колпит съдържат противогъбично лекарство. Примери за такива лекарства са Diflucan, Gynofort, Pimafucin, Terzhinan и много други. Системното приложение на противогъбични лекарства се предписва при хронична или повтаряща се вагинална кандидоза.
Лечение на трихомонаден колпит
Как да се лекува трихомонаден колпит? Лекуват се наведнъж и двамата сексуални партньори, дори ако при втория не се открие нищо. Специфични лекарства за лечение на колпит с трихомонадна етиология са лекарства, съдържащи тинидазол, орнидазол, метронидазол. Приемат се през устата, на таблетки. Освен това се предписват местни лекарства, които помагат в борбата с трихомонадите. По правило това са комбинирани антимикробни лекарства.

Ако пациентът има гонококов колпит, как да се лекува? При лечението на гонококов колпит се използват системни антибиотици от различни групи, както и локална терапия, която включва накапване на антисептични разтвори в уретрата и вагината. Лечението е дълго, често се провежда в болница.
Лечение на хламидиален колпит
При поставяне на диагноза "хламидиален колпит" как да се лекуват болните?
При лечението на хламидиална инфекция е задължително предписването, най-често от групата на макролидите (азитромицин, еритромицин). Местно предписани антисептични лекарства.
Лечение на атрофичен колпит.
След идентифициране на симптомите на атрофичен колпит се избира лечението на това състояние. Целта на лечението е възстановяване на трофиката на вагиналния епител и предотвратяване на рецидив на заболяването.
Когато се установи диагноза "атрофичен колпит", лечението (избор на лекарства) се предписва от гинеколог. Лечението е продължително. Какви лекарства се използват за лечение на атрофичен колпит? По правило това е хормонозаместителна терапия, която се прилага както локално, така и системно.
Местните препарати включват супозитории или мехлеми, съдържащи естрогени (Estriol, Ovestin). Системните лекарства включват лекарства като Cliogest, Climodien, Tibolone и много други.
Също така, с болестта "атрофичен колпит", лечението при жените включва назначаването на антимикробни средства, които се избират, като се вземе предвид изолираният патоген.
При някои съпътстващи заболявания жените са противопоказани да приемат хормонални лекарства (например при някои злокачествени тумори или чернодробни заболявания). Такива пациенти, след консултация с гинеколог, могат да използват алтернативни методи за лечение на колпит.
Народните методи за лечение на колпит включват вани с отвари от лечебни билки, душове с тях. Подбрани са билки, които имат противовъзпалително и антисептично действие, както и такива, които насърчават регенерацията на увредените тъкани. Примери за такива билки са лайка, жълт кантарион, невен и др.

За повишаване на защитните свойства на вагиналната лигавица понякога се предписват локални хормони (естрогени) за някои колпити. Те се предлагат под формата на супозитории и мехлеми, като лекарството Estriol-ovestin.
След отстраняване на причините за заболяването на първия етап от лечението на болестта "колпит", често се предписват лекарства, които възстановяват нормалната флора на влагалището и неговата киселинност. Тези лекарства включват Vagilak, Bifidumbacterin, Biovestin, Lactobacterin и др. Често се използват мултивитаминови препарати, антиоксиданти и физиотерапия.
За лечение на хронични форми на трихомониаза е разработена ваксината SolkoTrichovac. Помага много по-бързо да се нормализира нормалната флора на влагалището и да се създаде дългосрочен имунитет срещу повторно заразяване.
Разработена е и гонококова ваксина, която се използва за лечение на хронични и рецидивиращи форми на гонорея. В допълнение към тази ваксина се предписват лекарства, които стимулират имунната система за лечение на различни форми на гонококова инфекция (включително колпит).
Сред спомагателните средства за лечение на хламидийна инфекция и някои други инфекции се предписват индуктори на интерферон за стимулиране на собствения имунитет.
Как да се лекува колпит по време на бременност?
Колпитът по време на бременност може да повлияе неблагоприятно на хода му. При първите симптоми на колпит е много важно да се консултирате с гинеколог, който ще постави правилната диагноза и ще предпише адекватно лечение.
Някои лекарства не се препоръчват за употреба през първия триместър на бременността, някои обикновено са противопоказани по време на бременност. Ето защо не можете да се самолекувате. Асимптоматичният колпит също трябва да се лекува. Те се откриват при рутинни гинекологични прегледи.
За да се намали рискът от негативни ефекти на лекарствата върху бебето, се предпочитат местни препарати (супозитории, мехлеми). Разбира се, при тежки или повтарящи се инфекции, системните лекарства са незаменими. Изборът се прави от лекаря индивидуално, въз основа на съотношението риск/полза.
Лечение на колпит с народни средства
Алтернативното лечение на колпит е много популярно сред пациентите. Включва използването на билкови лекарства, местни студени компреси, топли вани, лечение с мед и етерични масла. Много народни рецепти не са лишени от здравия разум и наистина могат да се използват в комплексното лечение на колпит. Въпреки това, трябва да направите това само след консултация с лекар.
Защо народното лечение на колпит без консултация с лекар може да бъде опасно?
- Много колпити протичат с подобни симптоми, така че е невъзможно да се определи независимо кой колпит се среща при жена. Следователно избраното лечение може да няма никакъв ефект, а, напротив, да навреди.
- Много е трудно, почти невъзможно, да се излекува специфичен колпит само с народни средства. Но с тяхна помощ можете да намалите тежестта на възпалителните процеси. Това ще доведе до забавяне на процеса и неговото време. Една жена не само ще продължи да се разболява сама, но и ще може да зарази сексуалния си партньор, погрешно вярвайки, че вече е здрава.
- Много народни средства могат да развият сериозна алергична реакция (например към мед или билки).
- Някои лекарства са противопоказани по време на бременност, за които една жена може да не знае. Следователно самолечението може да има отрицателен ефект върху хода на бременността.
Говорейки за колпит, като най-често срещаното възпалително заболяване на женските полови органи, отново трябва да припомним двойното име на диагнозите. Именно с това могат да бъдат свързани различни въпроси. Колпит в гинекологията - какво е това? Всъщност това е същото като вагинита. Всеки разбира, че терминът "вагина" не е нищо повече от вагина, облицована със слуз, и свързваща преддверието с матката. Следователно терминът "колпит", както и "вагинит", е легитимен и се използва в медицинската практика.
Това се дължи на факта, че гръцкият и латински са широко използвани в медицината. По-често латински се използва за обозначаване на анатомични структури, а гръцките термини се отнасят не до описателна анатомия, а до клинични синдроми и диагнози. Например, "мозък" е латински за "мозък".
Оттук идват термините "мозъчен кръвоток" и други анатомични изрази. Но в случай на заболяване лекарите използват гръцки имена, а възпалението на мозъка изобщо не е „церебрит“, а „енцефалит“, тъй като „encephalon“ е името на мозъка на гръцки. Какво е колпит или вагинит?
Колпит - какво е това?
Колпитът е възпалителен процес във влагалището на жената, който може да бъде източник на хронично възпаление. Може да се предаде на матката, яйчниците, тръбите, уретерите и пикочния мехур. С други думи, колпитът може да причини не само генерализирано възпаление, но и безплодие, което може да се развие, ако това заболяване не се лекува по никакъв начин или самолечение.
Природата е създала много естествени бариери за инфекция във влагалището. Помагат за устояване на микробната, вирусната и гъбичната агресия, следните защитни механизми:
- епител на вагиналната стена. Той е многопластов, тоест „дълбоко ешелониран“ и блокира пътя на микроорганизмите при проникване дълбоко в стената му;
- Наличието на нормална млечна микрофлора във влагалището (Dederlein sticks). Естествено, където мястото е „заето”, е много по-трудно да се стигне;
- Киселинна среда, създадена от клечки за хранене. Обикновено рН варира от 3,8 до 4,5. Той предпазва тъканите от микробна агресия.
Известно е състоянието на вагинална дисбактериоза или бактериална вагиноза. В това състояние киселинната среда се заменя с алкална - готов субстрат за развитие на много хронични инфекции;
- В цервикалния канал има специална лигавица, която надеждно предотвратява инфекцията на матката;
- Редовно "самопочистване" на матката по време на менструация от стария епител и замяната му с нов;
- Свиване или перисталтика на фалопиевите тръби към маточната кухина. Въпреки че вагината е "крайният етап" на защитата на матката, тя участва активно във формирането на локален имунитет (наличие на имуноглобулини, лизозим, активност на макрофагите и неутрофилите, наличие на вагинален секрет).
Но, уви, понякога възниква възпалителен процес - който може да има различно естество. Какви видове вагинит (колпит) има?
Видове и причини за възпаление
Какви форми на заболяването съществуват?
Преди да говорим за видовете възпаление на вагината, е необходимо да се изброят предразполагащите фактори и причините за колпит:
- Групата на гениталните фактори се състои от хронични възпаления на женските полови органи, които често протичат в вяла форма, както и различни заболявания при половия партньор, които се предават по същия начин;
- Социалните фактори включват лоши навици, като тютюнопушене, алкохолизъм и наркомания, наличие на хроничен стрес, недохранване, наличие на бери-бери и други състояния;
- Поведенческият фактор включва характеристиките на сексуалния живот – липса на защитен секс, смяна на сексуални партньори, широко използване на различни форми на секс без оглед на здравето на партньора, както и секс по време на менструация;
- И накрая, екстрагенитални фактори за развитието на вагинит са различни соматични заболявания: хроничен имунодефицит, анемия, пиелонефрит или цистит, наличие на вагинална дисбиоза (дисбактериоза), друг „букет“ от заболявания, например, наличие на туберкулоза със специфично възпаление.
В резултат на това всеки продуциращ фактор при наличие на повишен риск (секс или просто хипотермия) води до развитие на колпит.
Форми на колпит и патогени
Има много класификации. Например, има остър, подостър и хроничен ход на заболяването. Колпитът може да бъде причинен от микробна флора, както специфична (Trichomonas colpitis или gonococcal), така и неспецифична - стрептококи, стафилококи, Klebsiella, Escherichia coli, Proteus.
В случай на намаляване на имунитета, гъбичките се присъединяват към възпалението - развива се гъбичен или дрожден колпит. Когато чуете термина "дрожден колпит", това (най-вероятно) означава урогенитална кандидоза или обикновена млечница, тъй като Candida albicans - причинителят на заболяването - се отнася до гъбички, подобни на дрожди.
Най-често обаче в момента се разграничават следните "виновници" за остър и хроничен вагинит:
- гонококова природа - 35%;
- хламидиална инфекция - 15 - 20%;
- смесена микоплазма/уреаплазма - 10 - 15%;
- вирусна природа - 10 - 15%.
Останалото се дължи на различни асоциации на условно патогенни микроби и гъбички. Ясно е, че тези показатели са "плаващи" и зависят от възрастта, имунитета и естеството на заболяването.
Известно е, че понякога възпалителният процес е вторичен спрямо неизбежните процеси, протичащи в организма. Така се развива атрофичен или сенилен колпит. Появява се поради избледняване на хормоналната функция на яйчниците след менопаузата. В резултат на това отделянето на защитна секреция намалява (поради спад в нивата на естроген) – този факт води до сухота и възпаление.
Разбира се, при тежки случаи на остър вагинит може да се говори не само за катарално възпаление, но и за гнойни, язвени и язвено-некротични лезии на влагалището. Тези опасни процеси могат да доведат до разпространение на инфекцията в матката, тръбите, да причинят възпаление на перитонеума на тазовата кухина или пелвиоперитонит.
Особено тежък е остър колпит, причинен от анаеробна флора. В някои случаи е необходима хоспитализация на пациента в интензивното отделение.
Признаци и симптоми на колпит при жена
Как протича класическият остър колпит? Има стандартна клинична картина на заболяването, която се състои от следните симптоми:
- появява се обилно вагинално течение (или броят им се увеличава);
- има дискомфорт по време на уриниране (възпаление, парене и сърбеж) или дизурия;
- има болка във вагиналната област, тежест в долната част на корема;
- има болка и дискомфорт по време на полов акт (диспареуния).
В случай на прост, серозно-гноен колпит, вагината често участва във възпалителния процес след вулвит и може да се усложни от цервицит (възходящата инфекция достига до шийката на матката). Оплакванията зависят от активността на патогените и степента на увреждане на вагиналната стена, както и от общата реакция на организма.
Симптомите на атрофичен колпит се появяват поради изтъняване на лигавицата, нейната сухота и намаляване на напрежението на местния имунитет. Най-често се появяват сърбеж, парене и дискомфорт по време на уриниране, но при някои жени атрофичният вагинит протича почти безсимптомно.
Що се отнася до млечница или кандидоза, основният симптом е наличието на хлабав, пресечен секрет, чието отстраняване (под тях) разкрива ерозирана повърхност. Самите секрети имат лек мирис на гъби. Подробности за млечница при жените, диагноза и лечение.
При тежки форми на колпит се появяват втрисане, повишена температура, силно неразположение, остри болки в долната част на корема. Разпределенията може да са оскъдни, тъй като процесът може да се разпространи в дълбочина. Когато се появят тези признаци, е необходима спешна хоспитализация в отделението по оперативна гинекология, тъй като ходът на такъв гангренозен колпит може да бъде усложнен от сепсис, развитие на DIC-синдром и инфекциозно-токсичен шок.
Характеристики на колпит по време на бременност
Това трябва да се избягва по всякакъв начин., и най-важното - да се подложи на преглед и необходимото лечение на етапа на планиране на зачеването. В края на краищата бременността е период на намален имунитет и скритите по-рано възпалителни заболявания могат да се влошат. А колпитът, открит по време на бременност, може да навреди на бебето - по време на раждане кожата му може да бъде замърсена с микроби, които причиняват различни гнойни кожни заболявания или по-сериозни лезии, особено при херпетични форми на заболяването.
Възможно е да има случаи на генерализирана вътрематочна инфекция, с тежък ход, който застрашава живота на детето.
В случай на микробен колпит ситуацията се усложнява от факта, че през първия триместър на бременността, докато се извършва полагането на тъкани и органогенезата в ембриона, всички лекарства, включително антибиотици, са противопоказани. Ето защо въпросът за лечението на колпит и санирането на огнища на инфекция на женските полови органи трябва да бъде разгледан преди бременността.
Лечение - лекарства и методи

Какво да направя първо?
Лечението на колпит при жените трябва да бъде изчерпателно. Най-важното е да не се самолекувате и в никакъв случай не трябва да използвате антибиотици без лекарско предписание. В крайна сметка вагинитът може да се окаже гъбичен или дори вирусен, а антибиотиците ще причинят само чревна дисбактериоза и накрая ще нарушат баланса на вагиналната микрофлора, която все още устоява на агресията.
Трябва да е правилото:антибиотиците трябва да се прилагат само след изолиране на патогена (това може да се направи с помощта на PCR) и в идеалния случай след отглеждане на чиста култура с определяне на чувствителността на патогена към антибиотици. Само в този случай използването им е не само оправдано, но и целесъобразно, тъй като ви позволява да избегнете много грешки.
Единственият "минус" на този метод е дългият период на изолиране на чиста култура на патогена. И в този случай, според решението на лекаря, преди да пристигнат резултатите от намазката, лечението може да започне емпирично - тоест с най-ефективните антибактериални лекарства срещу широк спектър от микроорганизми, причиняващи гинекологично възпаление. Гинеколозите знаят кои патогени са най-активни в даден регион при жени от различни възрастови групи и дори произвеждат емпирично предписание на антибиотик с много по-голяма ефективност, отколкото при самолечение.
В случай на вирусен колпит, етиотропната терапия (насочена към патогена) трябва да използва интерферони и техните индуктори, както и средства, които повишават локалния антивирусен имунитет. В този смисъл лечението на колпит със свещи, например "Viferon", е много ефективно.
Предпоставка трябва да бъде локално лечение на възпаление. Използват се инстилации, душене, както и измиване на гениталиите.
Внимание! Посоката на измиване винаги трябва да е отпред назад, както и посоката на потока на течността, за да не се внася флора от ректума в гениталния тракт.
При остър вагинит се използват следните разтвори за душене:
- Леко розов разтвор на калиев перманганат;
- Разтвор на хлорофилипт;
- Като един от универсалните антисептици се използва и разтвор на хлорхексидин, фурацилин, водороден прекис, мирамистин;
- За втечняване на гъста слуз се използва душ с разтвор на сода бикарбонат, а след това с горните разтвори. Содата помага добре при комплексното лечение на кандидозен колпит;
- Използва се и отвара от лайка, градински чай, жълт кантарион и невен и други билки.
В допълнение към антисептиците, както е предписано от лекар, се използват тампони с антибиотици, например стрептомицинова емулсия или синтомицинов линимент.
Интрамускулно и още повече, интравенозно приложение на антибактериални лекарства е необходимо при изразена обща реакция на тялото и треска, гноен процес, а също и при откриване на специфична инфекция, например с гонорея или трихомониаза.
Задължителен компонент от терапията на всеки колпит е укрепването на местния и общия имунитет, както и въвеждането на лактобацили във вагината след края на антибиотиците. Това бързо ще нормализира вагиналната микрофлора по най-бързия начин.
Лечението на атрофичен колпит при жените често се свежда до облекчаване на симптомите на възпаление и дискомфорт. За да направите това, е необходимо да "запомните" действието на хормона естриол върху вагиналния епител, така че се предписва както локално, така и под формата на таблетки и пластири. Фитоестрогените често помагат, например, Klimadinon.
Прогноза за лечение
Всичко зависи от три фактора: естеството на възпалителния процес (тежестта и тежестта на лезията), патогена (гонококи, хламидия, анаеробна флора, гъбички), както и състоянието на имунитета. Известно е, че е много по-лесно да се излекува банален гноен колпит при практически здрава и не болна жена, отколкото бавен кандидозен вагинит при ХИВ-инфектиран пациент.
В случай на атрофични сенилни лезии, прогнозата обикновено е благоприятна - при навременно прилагане на естроген и симптоматична терапия. В случай на микробна, вирусна или гъбична инфекция не трябва да „разчитате“ на прогнозата - в края на краищата има надеждно средство за наблюдение на качеството на лечението - това е вземане на PCR и намазки от различни места - вестибюла, вагинален свод, шийка на матката. В случай, че след лечението три пъти резултатите от изследването не разкрият патогена, тогава клиничният случай може да се счита за излекуван.
В заключение трябва да се добави, че в същото време е необходимо да се извършва профилактика и дори понякога е необходимо съвместно лечение на постоянен сексуален партньор, дори превантивно. Например, една жена има остра гонококова инфекция и нейният сексуален партньор е чист. Но незащитеният секс е твърде голям риск и лечението само на една жена може да доведе до повторно заразяване. Това е, когато всички възможни варианти за повторно заразяване или рецидив на инфекцията се вземат предвид и елиминират и можем да говорим не само за успешното лечение на колпит, но и за благоприятна прогноза.
Най-честата възраст, когато се появява колпит при жените, е репродуктивната. Обикновено вагината на полово зрелите жени е защитена от вагинални инфекции от кисела среда и непокътната лигавица. Но чувствителната среда, която е до голяма степен имунизирана срещу патогени, може бързо да излезе от баланс поради антибиотици, прекомерна хигиена или естрогенен дефицит.Когато този естествен защитен механизъм на вагината е нарушен, бактериите, гъбичките и други патогени могат лесно да причинят това възпаление. Те често се предават по време на полов акт и чрез излагане на околната среда във влагалището, когато е най-податливо на инфекция.
Какво е?
Колпит, вагинит е възпаление на вагиналната лигавица. По правило жените на средна възраст страдат от това заболяване.
Виновниците за колпит могат да бъдат микроби, вируси и гъбички от рода Candida. Лечението на колпит се предписва в зависимост от вида на неговия патоген и е насочено към елиминиране на патогенни микроорганизми и нормализиране на здравата микрофлора на вагиналната лигавица.
Причини за колпит при жените
Различни причини могат да предизвикат развитието на възпалителния процес в различни възрасти:
- При жените в репродуктивна възраст по-често се открива специфичен колпит от инфекциозен характер. Преобладава трихомонадният тип на заболяването, който се предава по полов път. Малко по-рядко се срещат бактериалният и кандидозният колпит, причините за които са предимно хормонални смущения по време на раждането.
- При жените след менопауза най-често се наблюдава неспецифичен колпит, който се причинява от стафилококус ауреус и стрептокок. Въпреки това, има място да бъде кандида, трихомонада и други видове колпит. Но те се развиват при наличие на допълнителни рискови фактори.
- В детска възраст заболяването се развива главно на фона на микрофлората на стомашно-чревния тракт, навлизаща във влагалището. Стрептококи, стафилококи и дори острици стават провокатори.
Така че на всяка възраст причините за развитието на болестта са: или собствена условно патогенна микрофлора, или инфекциозни микроорганизми, принадлежащи към групата на гъбички, вируси или бактерии.
Симптоми на колпит, снимка
Клиничната картина на заболяването е доста разнообразна и до голяма степен се определя от вида на патогена и формата на протичането.
Основните признаци на колпит при жените са:
- парене, сърбеж във влагалището;
- възможно зачервяване и подуване на срамните устни;
- болки или дърпащи болки в долната част на корема;
- изхвърлянето има неприятна миризма
- болезненост по време на полов акт;
- дизурични разстройства (често и болезнено уриниране);
- повишаване на температурата;
- значително се увеличава количеството на вагиналния секрет, чийто характер е различен (свирен, гноен, хомогенно млечно, пенест, кървав или примесен с кръв).
В случай на остър колпит всички прояви са изразени: парене и сърбеж са значителни, тежестта в долната част на корема предполага проблеми с вътрешните органи и обилно течение. При тежки случаи на заболяването е възможно значително повишаване на температурата до 38 градуса и повече. По правило такава картина е характерна за специфичен колпит (гонореен или трихомонаден).
При хроничен колпит картината е по-малко ярка, симптомите са изтрити. Заболяването протича дълго време, с периодични обостряния. Изделянията стават умерени, серозни или серозно-гнойни.
Когато се гледа на стол в огледалата, се разкрива оток, хиперемия и „хлабавост“ на вагиналната лигавица. По лигавицата се забелязват петехиални и петехиални кръвоизливи, могат да се появят червеникави възли (инфилтрати) и ерозивни зони. В напреднали случаи шийката на матката се включва във възпалителния процес, което води до цервицит или псевдоерозия.
Атрофичен колпит
Заболяването е типично за периода след менопауза, освен това може да се развие при жени с изкуствено предизвикана менопауза. Поради намаляването на нивата на естроген се появява симптомокомплекс, който се проявява със сърбеж, сухота, неприятни усещания във вагиналната област, болка по време на полов акт, кърваво течение след полов акт.
Атрофичният колпит (известен още като сенилен), като правило, се развива поради дефицит на естроген, което води до намаляване на секрецията на вагиналните жлези и изтъняване на лигавицата на органа.
Неспецифичен колпит
Какво е неспецифичен вагинит? Основният стимулиращ фактор на заболяването е нарушение на микрофлората на гениталните органи. Когато броят на патогенните бактерии преобладава, започва неспецифичен колпит.
Заболяването може да допринесе за:
- патологии на ендокринната система като затлъстяване, диабет, недостатъчна функция на яйчниците;
- атрофични процеси, съдови промени във вагиналната лигавица по време на менопаузата;
- пролапс на вагиналните стени, други анатомични промени във вулвата;
- пренебрегване на правилата за хигиена от жена;
- инфекциозни заболявания, които потискат имунитета на жената;
- механично, химическо или термично нараняване на вагиналната лигавица;
- приемане на антибиотици;
- алергични реакции, провокирани от хигиенни продукти, контрацептиви;
- смущения на хормонално ниво.
Трихомонаден колпит
Тази форма на заболяването се причинява от трихомонади, които се предават по полов път. Домашният начин на заразяване с Trichomonas, както някои пациенти предпочитат да мислят, е невъзможен, тъй като патогенът бързо умира във външната среда. Симптомите на трихомонадния колпит са толкова изразени, че диагнозата не е трудна. Характерна е значителна левкорея, носеща много неприятна миризма. Отделянето обикновено е пенливо и има жълтеникав оттенък.
В случай на присъединяване на неспецифична микрофлора, изхвърлянето става зелено. Инфекцията се разпространява много бързо, засягайки шийката на матката, самата матка и уретрата, което се проявява с дизурични разстройства и болка в долната част на корема. Половият акт е неприятен и дори болезнен, придружен от отделяне, примесено с кръв.
Диагностични методи
Прегледът за вагинит се състои от няколко вида преглед. Това ви позволява да получите най-пълната клинична картина, да идентифицирате причинителя на възпалителния процес и да съставите план за лечение.
Лабораторни методи на изследване. По време на прегледа гинекологът взема проби от секрет от влагалището, шийката на матката, цервикалния канал, уретрата. Тези материали се изпращат в лабораторията за диагностика. Там се оказва естеството на патогена, неговата устойчивост към различни лекарства.
- Бакпосев на гонокок.
- Bakposev за определяне на културата на патогена.
- Въз основа на резултатите от bakposev става възможно да се идентифицира резистентността и чувствителността към различни лекарства и групи антибиотици.
- Общ анализ на кръв, урина за определяне на нивото на имунния отговор.
- Кръвен тест за ХИВ и сифилис за изключване на тези патологии от списъка на възможните причини.
- Онкоцитологичното изследване позволява да се изключи възможността за наличие на неоплазми.
- Колпоскопия, по време на която се изследват бактериалният състав, киселинността, миризмата на секретите.
Обективни методи на изследване. Тази група включва онези диагностични методи, които не изискват допълнителни изследвания.
- Проверка на външните полови органи за наличие на обриви, язви, възпаления. Допълнително се изследват жлезите на преддверието на влагалището и се оценява секретът по външните полови органи.
- Изследването на тазовите органи се извършва по време на периода на най-изразено изхвърляне. За провеждането му не е необходимо да се извършват хигиенни процедури поне 12 часа преди прегледа.
- Бимануалното изследване, подобно на ректалното, ви позволява да оцените състоянието на стените на влагалището, да проверите за наличието на уплътнения.
- Преглед на стените на влагалището и шийката на матката, извършен с помощта на специално гинекологично огледало.
Освен това може да се извърши ELISA и PCR анализ, за да се определи вида на патогена. Но поради сложността на провеждането на такова изследване, то се използва в спорни случаи.

Как да се лекува колпит при жените?
По принцип лечението на колпит се свежда до унищожаване на патогени и възстановяване на микрофлората.
За лечение на колпит на жена се предписват антибактериални, антивирусни, противогъбични лекарства: Vokadin и Terzhinan. "Вокадин", това са таблетки, инжектират се дълбоко във влагалището. Необходимо е да се въведат две таблетки през деня за седмицата. Ако колпитът е станал хроничен, тогава е достатъчна една таблетка преди лягане, но лечението се удължава с две седмици. "Terzhinan" се произвежда и в таблетки. Преди да ги поставите във влагалището, те трябва да се потопят във вода за половин минута, за да се намокрят. Достатъчно една таблетка, приложена преди лягане. Продължителността на лечението е десет дни.
Лечението на колпит и предписаните лекарства се определят в зависимост от инфекцията, причинила заболяването.
- Ако трихомонадите са виновни, тогава лекарят предписва метронидазол. В този случай е необходимо жената и нейния полов партньор да бъдат лекувани, за да не се заразят отново.
- Ако гъбичките са причина за колпит, тогава се използват лекарства: кетоконазол, клиндамицин, флуконазол. Когато бацилът на гонорея е причинил заболяването, се предписват следните лекарства: тетрациклин, цефиксим, цефтриаксон.
Бактериалното лечение унищожава микрофлората на влагалището, след лечението трябва да бъде възстановена. За възстановяване на микрофлората се използват супозитории Linex и Bifidumbacterin. Продължителността на лечението се определя от лекаря.
Лечението на колпит изисква спазване на определена диета. Всички кисели краставички, пушени меса и пикантни ястия трябва да бъдат премахнати от менюто. Тяхното място ще заемат зеленчуците, плодовете и млечните продукти. Близката интимност с мъжете също трябва да се избягва. Трябва да се обърне повече внимание на хигиената на перинеума.
Народни средства
Списък с народни средства, които имат голям ефект при лечението на колпит:
- Залейте 50 г сухи натрошени листа от подбел с литър вряла вода, оставете за 1 час, след което прецедете. Запарката се използва за спринцовки при хронично възпаление на влагалището, придружено от болка (приготвя се и отвара от листа на къпина).
- Лист от подбел - 2 части, лист от коприва - 1 част, Св. Сложете две супени лъжици от получената смес в термос и залейте с 2 чаши вряла вода. Оставете за една нощ, а на сутринта прецедете и приемайте по половин чаша 3 пъти на ден.
- Отвара от лайка: добавете 2 супени лъжици цветове от лайка в литър вода и варете 15 минути. След това отварата се охлажда, прецежда се през тензух и се използва за спринцовки два пъти дневно в продължение на две седмици (приготвя се и отвара от невен).
- Трева бял равнец - 20 г, листа от градински чай - 20 г, кора от английски дъб - 40 г, листа от розмарин - 20 г. Всичко се смесва, залива се с три литра вода и се вари. Прилагайте два пъти на ден за душ.
- Съцветие от аптечна лайка - 25 г, цветове от горски слез - 10 г, листа от лечебен градински чай - 15 г, кора от дъб лющенец - 10 г. Две супени лъжици от получената смес залейте с литър вряща вода. Използвайте за душене и вагинални тампони.
За лечение на възпаления на влагалището и шийката на матката, причинени от трихомониаза, патогенни гъбички и различни бактериални инфекции, се използва 3% разтвор на прополис, смесен с 96% етилов алкохол. Лечението продължава 7-10 дни, лекарството се използва 1 път на ден.
Възможни усложнения
Защо да не започне болестта? При игнориране на симптомите на колпит при жените има много опасни последици:
- хроничната форма е по-трудна за лечение с лекарства;
- провокиране на такива заболявания на пикочно-половата система като уретрит и цистит;
- при момичета липсата на лечение е изпълнена със сливане на вътрешните или външните срамни устни.
Много жени смятат, че колпитът е леко заболяване, което може да премине без лечение. Ако обаче симптомите се игнорират, тя ще премине в бавна форма. Признаците ще станат по-слабо изразени, но това изобщо не показва оздравителен процес. При първите симптоми трябва да отидете на гинеколог, за да разберете причината и да предпише лечение.
При пълна липса на лечение може да се появи цервицит - възпаление на шийката на матката. Също така не е изключена появата на ендометрит (възпаление на маточната лигавица) и салпингоофорит (заболявания на придатъците). Такива патологии могат да доведат до безплодие и да увеличат риска от извънматочна бременност.

Предотвратяване
Няма 100% защита срещу колпит. Опитайте се да избягвате излагането на патогени, като използване на презервативи по време на полов акт, душ преди и след.
Можете да опитате да не нарушавате естествената среда на вагината. Точно както лошата хигиена може да увеличи вероятността от вагинит, твърде честото миене със сапун, дългите вани с мехурчета, вагиналните душове или интимните спрейове могат да бъдат вредни. Вагината има много добра защита срещу инфекции и прекомерната хигиена на тялото може да наруши този защитен механизъм и да допринесе за появата на колпит.
Осигурете и правилна хигиена на тоалетната: при почистване на изпражненията движенията трябва да са изключително отпред назад. Не бършете изпражненията от ануса до вагината. Ако забележите някакви симптоми, незабавно се свържете с вашия гинеколог.
Колпитът е признат за най-често срещаното заболяване в гинекологията. Поне веднъж в живота си всяка трета представителка на нежния пол го издържа. Ако терапията не се започне навреме или неправилно, рискът от усложнения се увеличава, до проблеми със зачеването. Ето защо всяка жена трябва да запомни няколко прости техники как да се отървете от колпит завинаги.
Симптоми на тревожност
Колпитът е лезия на лигавицата на вагината, която има инфекциозен и възпалителен характер. Жените в детеродна възраст са по-склонни да се сблъскат с подобен проблем, но дори и малките момичета не са имунизирани от него. Симптомите на заболяването могат да варират в зависимост от причината за неговото развитие. Експертите идентифицират няколко често срещани прояви:
- Появата на неестествени секрети. Те могат да бъдат твърде течни, мукопурулентни, в тежки случаи се откриват кръвни съсиреци. Когато се зарази с патогенна микрофлора, отделената тайна ще има остра отблъскваща миризма.
- В областта на гениталиите се диагностицират сърбеж и силно парене.
- Симптомите на колпит са зачервяване и подуване на влагалището.
- Има дискомфорт в областта на таза. Усеща пълнота и натиск в гениталиите.
- Има болка в процеса на изпразване на пикочния мехур.
Ако болестта не се лекува навреме, тя преминава в хроничен стадий. В същото време признаците на колпит практически не се появяват. Периодично настъпват периоди на обостряне.
Когато се появят първите симптоми, трябва да се консултирате със специалист. Самолечението в такава ситуация е строго забранено.
Поставяне на точна диагноза
Преди да продължите с лечението, е необходимо точно да определите диагнозата. За да направите това, една жена трябва да премине пълен медицински преглед. Специалистите извършват следните диагностични мерки в такава ситуация:

- Инспекция. Лекарят оценява състоянието на лигавицата на вагината, отбелязва наличието на огнища на възпаление. Понякога докосването с гинекологични инструменти е толкова болезнено за жената, че се налага да се използват анестетични лекарства. По време на прегледа специалистът взема намазка за последващо изследване в лаборатория.
- Ултразвуково изследване на малкия таз. Такова изследване разкрива възпаление в органите на репродуктивната система. Това ще показва тежък напреднал стадий на колпит.
- Цитологичен анализ. Намазка, взета от влагалището, се изследва под микроскоп. Специалистът оценява характерните промени, настъпили в клетките.
- Бактериологична култура. Позволява ви да откриете патогенна микрофлора, която е послужила като причинител на заболяването.
- Аминотест. С негова помощ се открива бактериална инфекция, която е причинила колпит.
Жените са длъжни да вземат изследвания на кръв и урина. Това помага да се определи наличието на възпалителен процес. Извършва се и изследване на състоянието на хормоналния фон.
Основни принципи на лечение
Жените често се чудят дали е възможно да се възстановят от колпит без употребата на каквито и да е лекарства. Регистрирани са случаи, когато болестта е изчезнала сама, но те са изключително малко. Това е възможно само при неспецифичен колпит и при жени със силна имунна система.
Понякога дамите не се обръщат към специалист с надеждата, че болестта ще премине от само себе си. Симптомите изчезват след известно време. Но това означава само, че болестта е станала хронична. Това е изпълнено с факта, че възпалението ще се разпространи в матката и други органи на репродуктивната система.

При лечение на колпит трябва да се спазват няколко основни препоръки:
- За да се справите с причинителя на инфекцията, имате нужда от добра имунна система. За повишаване на защитните функции на тялото ще помогне правилното хранене, достатъчната физическа активност, отхвърлянето на лошите навици, разходките на чист въздух. Спортуването с колпит ще бъде от полза. Не си струва да се отказвате от тях. Добър ефект дава колоездене и плуване.
- Ще трябва да ограничите броя на сексуалните актове. При това заболяване количеството естествено смазване, което се произвежда по време на възбуда, се намалява. Това може да провокира нараняване на вече увредената лигавица на вагината.
- Извършвайте ежедневни хигиенни процедури. За измиване можете да използвате само специализирани продукти, които не съдържат агресивни химически компоненти.
- Избягвайте да носите бельо от синтетични материали. Създава благоприятна атмосфера за възпроизвеждане на патогенна микрофлора.
Ключът към успешното излекуване ще бъде стриктното спазване на всички предписания на лекуващия лекар. Строго е забранено произволно прекъсване на курса на лечение, дори ако симптомите са изчезнали.
Ако причината за колпит е излагане на вредна микрофлора, тогава лечението е необходимо и за двамата сексуални партньори. В противен случай ще възникне повторно заразяване.
Медицинско лечение
Основният метод за лечение на колпит е използването на лекарства. Изборът на конкретни лекарства зависи от това, което е причинило заболяването. По-често се използва:
Прочетете също свързани
Какви са признаците и как да се лекува възпаление на влагалището

- Противогъбичен. С тяхна помощ се провежда терапия на кандидозен колпит. Едно от най-ефективните лекарства е Diflucan. Предлага се под формата на капсули или прах за суспензия. Дневната доза на това лекарство е 150 mg. Това лекарство няма странични ефекти. В редки случаи се съобщава за нарушения на слуха при пациенти. Дифлукан е забранено да се приема едновременно с терфенадин или цизапридин. Считат се аналози на това лекарство: Flucostat, Vagisept, Vagiferon и други.
- Антиперитонеален. Такива лекарства се използват за трихомонаден колпит. Най-често предписваният е Метронидазол. Предлага се под формата на таблетки и разтвори. За лечение на хронична тежка форма на заболяването е показано интравенозно приложение на лекарството. Курсът на лечение е най-малко 10 дни. Метронидазол е противопоказан при левкопения, свръхчувствителност към компонентите на лекарството, увреждане на ЦНС, чернодробна недостатъчност и бременност.
- Антибактериален. С тяхна помощ е възможно да се справите с колпит от бактериален произход. По-често се предписват лекарства от групата на линкозамидите или цефалоспорините. За лечение на неспецифичен вагинит е показано използването на клиндамицин. Този инструмент бързо действа върху патогени, предотвратява техния растеж и размножаване. Противопоказан при менингит и свръхчувствителност към компонентите на лекарството. Добър резултат демонстрира и Цефазолин, който принадлежи към цефалоспорините.
- Антивирусна. Използват се при колпит, причинителите на който са вируси. Най-ефективното лекарство е Ацикловир. Противопоказан е по време на кърмене, на възраст под три години, както и при индивидуална непоносимост към компонентите на лекарството. Сред неговите аналози се отличават Zovirax, Cyclovir, Acik и други.
- Хормонална. С тяхна помощ лекуваме атрофичен колпит. Хормоналната терапия в този случай ви позволява да възстановите увредените клетки на влагалището и да облекчите неприятните симптоми. Естрадиолът е признат за ефективно средство за защита. Приема се 21 дни. Ако е необходимо, курсовете се повтарят няколко пъти. Основните противопоказания включват: кървене, злокачествени новообразувания, тромбофлебит. Анжелик, Климодиен, Клиогест и други се считат за аналози на това лекарство.
- Пробиотици и пребиотици. Такива средства помагат да се възстанови нормалната микрофлора на влагалището. Показано е използването на Bifidumbacterin, Bifiol. Lactobacterian и др.
За поддържане на имунитета експертите предписват имуномодулатори: Viferon, Anaferon и други. Допуска се и използването на различни витаминни и минерални комплекси.
Конкретни лекарства и техните дозировки се избират от лекаря въз основа на тежестта на заболяването и характеристиките на тялото на пациента. Преди да започнете лечението, внимателно прочетете инструкциите за лекарството.
Локална терапия
Едновременно с употребата на перорални лекарства, експертите препоръчват използването на местни средства. Активните вещества от тях достигат по-бързо до огнището на възпалението и имат терапевтичен ефект. Използват се следните методи:

- Свещи. Колпитът у дома се лекува ефективно с помощта на Polygynax, Terzhinan, Hexicon и други. Те имат противовъзпалителен ефект, помагат в борбата с патогенната микрофлора и гъбичките от дрожди. Свещите се вкарват дълбоко във влагалището, по едно парче дневно. Такава терапия е противопоказана при проява на алергични реакции към компонентите на лекарството.
- Мехлеми. Далацин има добър ефект. Бори се с повечето видове патогени. С помощта на апликатора мехлемът се вкарва във влагалището. По-добре е тази процедура да се извърши преди лягане. Продължителността на лечението е около 7 дни.
- Разтвори за душ. Ако колпитът е придружен от гнойно течение, е показано изпръскване с калиев перманганат. За да се приготви разтвор, той се разрежда в чиста вода в съотношение 1:5000. Когато отделената тайна е твърде гъста или в нея се открие примес от кръв, е по-добре да се измие с хлорхексидин 0,5%. Такива процедури могат да се повтарят ежедневно, но не повече от 4 дни.
Прогнозата ще зависи от това колко бързо започнете терапията. По-често болестта може да бъде напълно победена. Но имунитетът към него не е развит, така че не е изключена вероятността от рецидив.
Колпитът е често срещано заболяване, което засяга само красивата половина на човечеството. И засяга доста интимна зона, а именно областта на вагината. Както показва статистиката, колпитът (известен също като вагинит в гинекологията) под една или друга форма се понася от 60% от жените. По този начин това заболяване може да се счита за най-често срещаното сред гинекологичните заболявания.
Описание на заболяването
Какво представлява това заболяване и как се проявява? На пръв поглед всичко е много просто. Вътрешната кухина на влагалището е достатъчно дълбока, навлажнена и не е отделена от околната среда. По този начин той е идеална среда за размножаване на патогени.
Това обаче обикновено не се случва. Вагиналната лигавица при здрави жени обикновено не е изложена на възпаление, причинено от инфекция. Как се обяснява това явление? Факт е, че вагината има микроскопични защитници. Това са бактерии, принадлежащи към вида на лактобацилите или по-точно пръчките на Дедерлайн. Те заселват вагиналната лигавица с около 97%. Самите те са доста безвредни и не предизвикват възпалителни процеси.
В същото време тяхното взаимодействие с тялото на жената може да се нарече полезно и за двете страни. В процеса на жизненоважна дейност пръчките Dederlein произвеждат водородни йони, повишавайки киселинността на лигавицата. И повечето други бактерии не могат да живеят в кисела среда. Пръчките на Дедерлайн също отделят водороден прекис и редица други вещества, опасни за други микроорганизми. По този начин пръчките на Dederlein се отърват от конкурентите и в същото време са от полза за женското тяло.
Друга функция на полезната микрофлора е производството на определени витамини, необходими за жизнената дейност на вагиналната лигавица. Не може обаче да се каже, че няма други представители на микрофлората във влагалището. Общо във влагалището живеят до 40 вида микроорганизми. Вярно е, че броят им е малък.
Но броят на пръчките на Дедерлайн също е подложен на колебания. При определени условия те могат да станат по-малки от обикновено и да не могат да изпълняват защитната си функция. В резултат на това вагиналната лигавица ще бъде населена с патологична микрофлора, която ще започне процеса на нейното възпаление - колпит.
Кои бактерии най-често причиняват колпит? Това:
- стрептококи,
- стафилококи,
- коли,
- микоплазми,
- гарднерела,
- Pseudomonas aeruginosa.
Появата на колпит понякога може да бъде свързана с вирусна инфекция. В повечето случаи на вирусен колпит причинителят е херпесният вирус, по-рядко лигавицата е засегната от цитомегаловирус или папиломавирус.
Причини за колпит
Намаляването на броя на полезната микрофлора на вагината е свързано с нарушаване на благоприятните условия за нейното съществуване. Тези нарушения могат да бъдат причинени от различни фактори:
- влошаване на кръвообращението в областта на таза,
- хормонални промени,
- липса на витамини и минерали в тялото на жената,
- проникване на агресивни микроорганизми,
- алергични реакции,
- наранявания на повърхността на вагината (по време на полов акт или неправилно поставяне на гинекологични инструменти),
- нарушение на кръвоснабдяването на тъканите на лигавицата,
- масивно кървене (например след раждане или аборт).
Именно тези фактори са решаващи за развитието на колпит. В повечето случаи вагиналният колпит не е заразно заболяване. По правило се появява поради отслабен имунитет или хормонални нарушения в тялото на жената. В резултат на това броят на пръчките Dederlein във вагината намалява и тя се обитава от патогенна микрофлора, която вече е присъствала на лигавицата му. Това могат да бъдат както бактерии, така и гъбички от рода Candida, които причиняват специален вид колпит - млечница. Това заболяване е наречено така, защото вагиналният секрет, който се наблюдава при това заболяване, прилича на подсирено мляко.
По време на менструация броят на полезните бактерии също може да намалее. Тези колебания обаче са временни и след края на менструацията броят на бактериите трябва да се нормализира.
Фактори, благоприятстващи развитието на колпит:
- неправилна диета;
- недостатъчно спазване от жената на правилата за лична хигиена;
- прием на някои лекарства, по-специално антибиотици;
- прекомерно често изплакване на вагиналната кухина;
- използването на вътрематочни устройства и спермицидни гелове;
- други гинекологични заболявания (например миома, ендометрит);
- липса на витамин А, което влияе благоприятно върху състоянието на лигавиците;
- заболявания на щитовидната жлеза и панкреаса, надбъбречните жлези;
- намален имунитет, поради което тялото става по-уязвимо към различни патогенни микроорганизми;
- продължително лечение с хормонални противовъзпалителни средства;
- заболявания на хемопоетичната система.
Ако всичко е повече или по-малко ясно с недостатъчното спазване на хигиенните правила от жената, тогава какво да кажем за обратната ситуация, когато факторът, допринасящ за появата на заболяването, е прекомерната грижа за хигиената? Да, и това се случва. Факт е, че честото изплакване също може да доведе до намаляване на количеството на полезната микрофлора във влагалището. Това предполага, че всичко трябва да бъде умерено.
Приемането на антибактериални лекарства, например по време на лечение на респираторни заболявания, също може да причини вагинит (колпит). Това се обяснява с факта, че много антибиотици засягат не само патогенната микрофлора, но и микроорганизмите, които живеят върху вагиналната лигавица. В резултат на това броят на пръчките на Дедерлайн се намалява. Впоследствие броят им може да не се възстанови и на тяхно място ще заемат патогенни микроорганизми.
Колпит в детска възраст
При момичета, които не са навършили пубертетна възраст, може да се появи и това заболяване. Причината е, че детският организъм е по-податлив на различни инфекции – морбили, дифтерия, скарлатина. Причинителите на тези заболявания са в състояние да достигнат до гениталните органи и да причинят тяхното възпаление. Освен това, преди пубертета, вагината съдържа недостатъчно количество полезна микрофлора. Трябва също да вземете предвид факта, че лигавицата на вагината в детството е доста тънка. Често при момичетата възпалението на влагалището се комбинира с възпаление на вулвата. Това заболяване се нарича вулвовагинит.
Алергичен колпит
Този вид колпит възниква поради излагане на вагиналната лигавица на определен алерген. Може да бъде компонент на мехлем, супозитории или презерватив. В този случай алергенът предизвиква определени биохимични реакции в тъканите, които водят до подуване и възпаление на вагиналната лигавица.
Инфекциозен колпит
Следните видове полово предавани болести могат да бъдат придружени от вагинит:
- уреаплазмоза,
- гонорея,
- генитален херпес,
- хламидия.
Колпитът, причинен от полово предавани патогени, се нарича специфичен. Ако вагинитът е причинен от микроорганизми, които вече присъстват върху вагиналната лигавица, тогава той се нарича неспецифичен.
Кандидозен колпит
Това заболяване се нарича още млечница. Причинява се от патогенни гъбички от рода Candida, така че другото му име е кандидоза. Трябва да се има предвид, че тези гъбички живеят не само върху лигавицата на влагалището, но и в ректума и в устната кухина. Следователно те могат да бъдат прехвърлени от там във вагината след орален и анален секс. Особено често курсът на антибиотична терапия става причина за кандидоза. Факт е, че гъбичките не са чувствителни към повечето антибиотици, следователно, когато се използват антибиотици, броят на различни бактерии върху вагиналната лигавица, включително пръчките на Dederlein, намалява. В резултат на това гъбичките започват да се размножават свободно, без да срещат никаква конкуренция.
Трихомонаден вагинит
Въпреки че вагинитът обикновено не е заразен, има някои изключения. На първо място, това се отнася за трихомонадния колпит, който се причинява от специални протозои - Trichomonas. По правило причинителите са Trichomonas vaginalis, но могат да бъдат и Trichomonas от други видове.
В този случай наред с възпаление на вагиналната лигавица може да се наблюдава и възпаление на шийката на матката и уретрата.
вагинит с хламидия
Също така в някои случаи възпалението на влагалището може да бъде причинено и от хламидия, която почти винаги се предава по полов път. При този вид заболяване инфекцията може да се разпространи в други женски репродуктивни органи и пикочни органи, да засегне уретрата, пикочния мехур или ендометриума.
Симптоми
Основните признаци на заболяването са необичайно вагинално течение, сърбеж или парене. Силната болка при вагинит е рядка. Неприятните усещания в областта на гениталиите могат да се засилят по време на менструация, уриниране, физическа активност и полов акт. При атрофичен колпит чувството за сухота може да се присъедини към усещанията за сърбеж и парене.
Изхвърлянията могат да бъдат различни видове - гнойни, пенливи, кървави, излъчват неприятна миризма. При трихомонаден вагинит се наблюдава пенест секрет със зеленикав цвят с неприятна миризма. Отделянето изглежда като белезникава маса, напомняща подсирено мляко, има предимно кисела миризма или може да не мирише изобщо. При атрофичната форма на колпит се наблюдава сивкав секрет, който има неприятна миризма.
Ненормално изхвърляне може да се наблюдава за различно време - от няколко дни до няколко години (при хроничен колпит). Също така, в някои случаи може да има зачервяване и подуване на гениталните органи, хиперемия на стените на влагалището, тяхната болезненост по време на преглед.
Треска с вагинит е рядкост. По правило това е признак на гнойни процеси във влагалището. В този случай температурата рядко надвишава субфебрилните стойности. Също така, за много разновидности на колпит е характерно честото уриниране.
вагинит по време на бременност
По време на бременността се наблюдава глобална промяна в хормоналния фон на жената. Това се отразява в състоянието на влагалището. В резултат на това рискът от колпит се увеличава многократно. Междувременно лечението на колпит при жените през този период е трудно - до голяма степен поради факта, че не всички лекарства могат да се използват по време на бременност. Това е особено вярно за първия триместър.
Въпреки това, лечението на колпит по време на бременност е необходимо, тъй като заболяването може да се разпространи и да засегне матката. Освен това патогените могат да влязат в околоплодната течност, да причинят инфекция на ембриона и да доведат до ранно прекъсване на бременността.
Диагностика
За диагностициране на колпит могат да се използват различни методи. Но основната е намазка от влагалището. Въз основа на него се извършва бактериологичен анализ за идентифициране на патогена и цитологично изследване, за да се определи естеството на увреждането на тъканите (обикновено се извършва при атрофичен вариант на заболяването).
Освен това може да се използва гинекологичен преглед със специални огледала. В случай, че възпалението е толкова силно, че причинява болка на пациента, тогава може да се извърши предварителна анестезия. Ако редовният гинекологичен преглед не е достатъчен, се извършва колпоскопия - изследване на влагалището с помощта на специални оптични устройства - колпоскопи.
Необходими са също общи и биохимични кръвни изследвания и кръвен тест за хормони.
Някои заболявания на женските полови органи, като киста на яйчниците, могат да причинят промени в хормоналния баланс. Ето защо ултразвукът често се предписва при вагинит (за изследване на кухината на яйчниците и матката). Други видове изследвания включват определяне на нивото на киселинност (рН) на влагалището, ректално изследване.
За да определи стратегията за лечение, гинекологът трябва да установи дали жената страда от съпътстващи заболявания, да определи границите на разпространение на възпалението и естеството на структурните промени в лигавицата.
Лечение
Как да се лекува и как да се лекува болестта? Основните методи на лечение са медикаментозните. Те включват антибактериални и противогъбични лекарства, предназначени да убиват бактериите и гъбичките, които причиняват заболяването. Могат да се използват както таблетки, така и препарати за локално приложение. Могат да се използват в различни дозирани форми, но най-често се използват вагинални супозитории (свещи), разтвори за душ. Могат да се използват и тампони, напоени с лечебен разтвор.
За измиване на влагалището се използват разтвори, слаб разтвор на калиев перманганат, билкови отвари с противовъзпалително и антимикробно действие - лайка, невен.
Сега в продажба можете да намерите различни лечения за колпит. Най-популярните супозитории, използвани при вагинит, са Terzhinan, Vokadin, Pimafucin, Klion-D, Metronidazole, Genferon, Nitazol.
Диетата при лечението на колпит е спомагателен метод. От диетата трябва да се изключат храни, които могат да увеличат алкалната реакция на вагиналната лигавица. Пикантните храни и алкохолът имат сходни ефекти.
Също така, често се предписват противовъзпалителни лекарства за облекчаване на подуване и възпаление. По време на терапията е желателно да откажете полов акт.
След успешен курс на антибиотично лечение са необходими мерки за възстановяване на нормалната микрофлора на влагалището. За целта се използват пребиотични препарати. За да се провери ефективността на лечението по време на терапията, може да се извършва периодичен анализ на намазка. При жените намазките се вземат на 3-ия ден след края на менструацията, при момичетата и жените над 55 години - след приключване на лечението.
Атрофичен колпит - какво е това и как да се лекува
Този вариант на колпит се среща главно в напреднала възраст след началото на менопаузата. По това време нивото на хормоните в тялото на жената намалява, което води до намаляване на броя на лактобацилите върху вагиналната лигавица. Не може обаче да се каже, че това е изключително възрастов тип заболяване. Често атрофичният колпит се наблюдава и при жени на средна възраст и дори при млади жени. В този случай причината може да е прием на определени хормонални лекарства или операция за отстраняване на матката или яйчниците.
Лечението е с таблетки и супозитории, съдържащи естроген. Съставът на супозиториите обикновено включва естриол, а съставът на таблетките - естрадиол. Също така супозиториите могат да съдържат лактобацили, предназначени да възстановят нормалната микрофлора на вагината.
Усложнения
Вагинитът е опасен не сам по себе си, а поради последствията, до които може да доведе. Ако болестта не се излекува навреме, тогава патогенните микроорганизми могат да се преместят в други части на репродуктивната система на женското тяло - матката, тръбите и придатъците. Ето защо е необходимо да имате информация за симптомите на заболяването и методите за неговото лечение при жените.
Най-леките усложнения са нарушения на менструалния цикъл и аменорея. Но често има заболявания като възпаление на шийката на матката, ендометрит, възпаление и запушване на фалопиевите тръби и придатъци. А това от своя страна заплашва жената с безплодие или появата на такива явления като извънматочна бременност.
Но дори и това да не се случи, тогава остър колпит може да стане хроничен. Хроничният колпит се лекува много по-трудно, особено трихомонадната форма на заболяването.
Вагинитът може да предизвика и друг вид усложнения - появата на фистули - кухини във влагалището, водещи към ректалната кухина, както и абсцеси на тъканите на влагалището. Тези усложнения обикновено се лекуват с операция.
Предотвратяване
Вагинитът е много често срещано гинекологично заболяване. Но означава ли това, че не може да се избегне?
Разбира се, това не е вярно. Напълно е възможно да се избегне заболяването, необходимо е само да се спазват прости правила за лична хигиена. Също така трябва редовно да посещавате гинеколог, тъй като вагинит, забелязан навреме, е по-лесен за лечение, отколкото пренебрегван.
Трябва също така да избягвате промискуитет, нетрадиционен секс (анален или орален секс и последващият вагинален секс могат да причинят инфекция на вагината с патогени). По време на полов акт се препоръчва използването на презервативи.
Често причината за заболяването е неправилното използване на тоалетна хартия от жените след акта на дефекация. Необходимо е да избършете ануса в посока от вагината към гърба, а не обратно, тъй като в противен случай във влагалището може да се вкара потенциално опасна микрофлора.
Спазването на правилата за лична хигиена е самоочевидно условие. Основното правило е редовното изплакване на вагиналната кухина с топла преварена вода.
Също така трябва да се гарантира, че диетата на жената е балансирана и всички витамини, необходими за здравето, присъстват в храната. На първо място, това се отнася до витамин А, който има благоприятен ефект върху различни лигавици на тялото, включително вагиналната лигавица.
Витамин А се намира в големи количества в следните храни:
- бобови растения
- домати
- спанак
- морков
- кратуни
- плод
Не се увличайте със самолечение с антибиотици при остри респираторни заболявания или други инфекции, независимо от локализацията им – стомашно-чревния тракт, пикочната система, кожата и др. Инфекциозните заболявания сами по себе си допринасят за намаляване на имунитета, а антибиотиците, използвани по време на тяхното лечение, могат също да унищожат друга защитна бариера на вагината - полезната микрофлора. Трябва да се помни, че курсът на антибиотично лечение трябва да бъде предписан от лекар, като се вземат предвид всички възможни рискове и противопоказания.